医療・介護業界のM&Aと事業承継の動向・案件情報最新版

病院・診療所、福祉・介護、医療関連サービスなどから成る医療・介護業界は、その専門性の高さから人材の獲得、次世代の育成が課題になりやすい業界でもあります。また、後期高齢者の増加や行政施策の影響で業界全体が動き、単独経営からグループ経営へ、M&Aの活発化が見受けられます。こちらでは、医療・介護業界の課題や市場環境、近年のM&A動向などをご紹介します。
更新:
医療・介護業界の
M&A案件(売却・事業承継案件)
一覧を見る
売却の無料相談
買収の無料相談
⽬次
医療・介護業界の概要とM&A動向
益々厳しくなっていく病院をとりまく経営環境。こういった環境の中で、これまでと同じような単独事業で経営を行っていくことは大変厳しい時代になっていきます。医療分野におけるM&Aの動向を見ていく前に、医療介護を取り巻くマクロ環境や行政の方向性を整理したうえで、これからの病院経営に求められることについて考察したいと思います。
医療・介護業界を
とりまく環境
日本の人口動態と2025年問題
日本の人口動態について論じる際に、外せないポイントとして、団塊の世代の存在があります。人口ピラミッドをみると、団塊世代に該当する箇所はピラミッドの部分が大きく膨れ上がっていることがわかります。2020年の段階では、その膨らみが70歳前後にありますが、2025年では75歳前後に移行しています。2020年には1,850万人だった後期高齢者(75歳以上)の人口は、2025年には2,200万人に迫るといわれており、たった5年間で18%も後期高齢者人口が増えることになります。
医療資源を多く必要とする後期高齢者がここまで増加することは、医療提供体制自体も大きく変わる必要性があります。これがいわゆる医療の「2025年問題」といわれているものです。
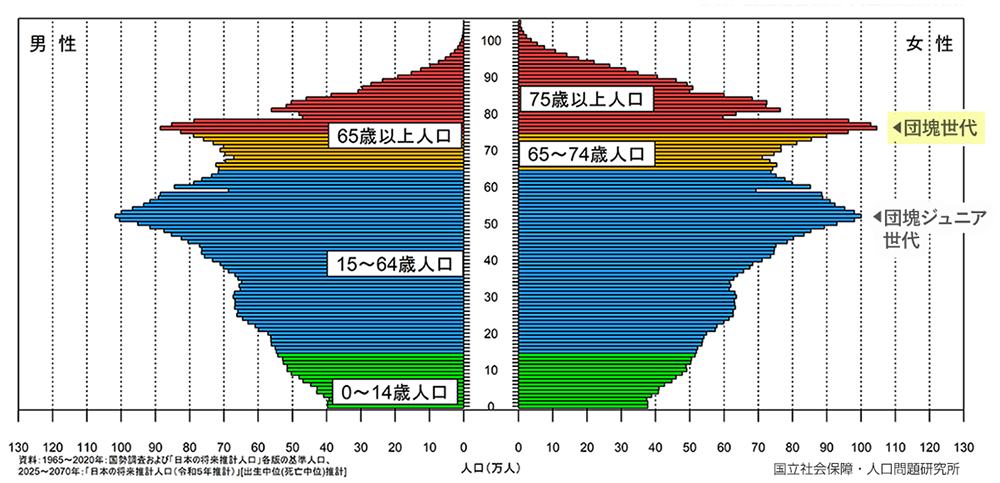
資料:1965~2020年国税調査および「日本の将来推計人口」各版の基準人口、2025~2070年「日本の将来推計人口(令和5年推計)」[出生中位(死亡中位)推計]/国立社会保障・人口問題研究所
高齢者人口と就労人口の増減
次に、税金や健康保険料、さらに年金を納めている就労人口(15歳~64歳)と健康保険や年金を享受する側である高齢者人口(65歳以上)の増減についてみていきます。図2を見てみると、横軸に西暦、縦軸に各年における就労人口と高齢者人口の増減が記載されています。就労人口については、今後減少の一途をたどっていますが、高齢者人口については、丙午の方が65歳を迎える年(2031年)を除いては2040年を超えるまで増加し続けています。このことは高齢者1人を支える就労者の人数が現状の約2人で1人の状態から年々減っていくことであり、若者世代の負担が益々増加していくことに他なりません。
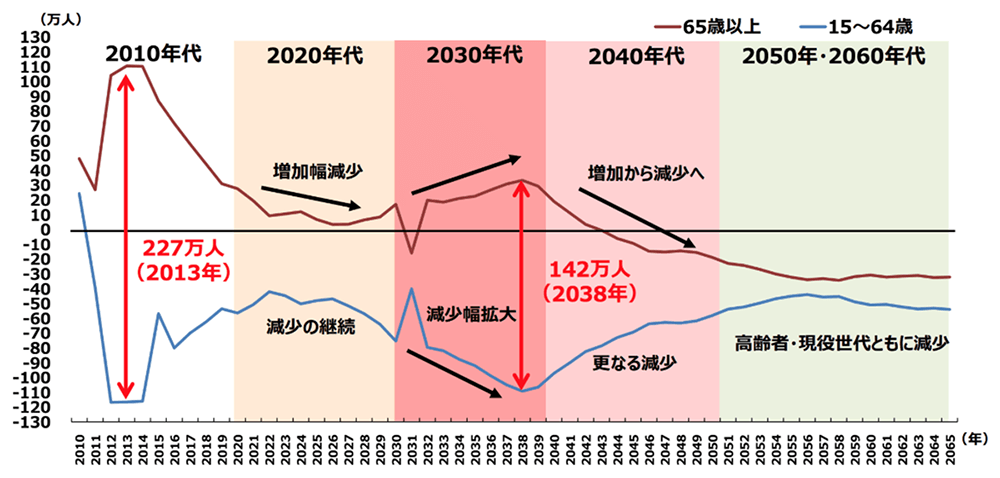
出所:総務省「人口推計」、国立社会保障・人口問題研究所「日本の将来推計人口(2017年推計)」[出生中位(死亡中位)推計]/国立社会保障・人口問題研究所
医療福祉分野における就労者の推移
そして、高齢者人口が増えることによって、患者の数も増えていきますから、それに伴い医療福祉分野に従事する就業者も増えていきます。もちろん医療の効率化やテクノロジーの発展によって単純に患者の増加分に比例して就業者も増えるとはいえませんが、厚生労働省「2040年頃の社会保障を取り巻く環境:18年9月」(図)によると、2018年は823万人であった医療福祉分野の就業者数は2025年には931万人、2040年には1,000万人を超えると予測しています。就業者全体に占める割合は、8人に1人から5人に1人まで増加していくこととなります。
社会保障給付費
次に社会保障給付費は、今後の高齢化に伴い急激な増加が見込まれます。今後の見通しについては、厚生労働省「2040年頃の社会保障を取り巻く環境:18年9月」によると、2018年には120兆円であった社会保障給付費は、団塊世代が75歳以上となる2025年には140兆円(1.2倍)、2040年には190兆円(1.6倍)になると予想されます。とくに、医療・介護分野では、2018年には50兆円だったものが、2025年に60兆円(1.2倍)、2040年では90兆円(1.8倍)を超え、大きく増加していくことが予測されております。
国の債務残高
さらに、国の債務残高(いわゆる国の借金)については、2022年末の時点で1005兆円(2022年末普通国債残高)であり、初めて1000兆円の大台を超えました。今後も増加していくことが予想されています。一般会計税収の14年分に相当する借金が今の段階で存在しています。
このような状況の中では、これまでのいつでもどこでも平等に医療を提供していく体制を維持するのは難しく、少ない医療資源でより多くの患者を診ていける医療提供体制への変革が進められています。国はできる限り効率的でお金のかからない医療提供体制の構築を急務ですすめており、医療機関へはそのような体制への変革が期待されています。
行政の施策
-
DPC制度(診断群分類包括支払制度)
「効率的でお金のかからない医療提供体制」の構築をめざす中で、最初にあげられる大きな変革は2003年に施行されたDPC制度(診断群分類包括支払制度)ではないでしょうか。DPC制度が導入されるまでの医療費の支払い制度はいわゆる出来高払い制度であり、医療現場で使用された医療資源はやったらやっただけ、入院日数も長ければ長いほど病院としては収益が大きくなる構造となっていました。この制度下では、病院は患者にできる限り高い薬剤を使用し、多くの検査を実施し、そしてなによりなるべく長く入院してもらっていたほうが儲かります。医師もやりたい医療を好きなだけできる環境にあり、患者にとってはいたれりつくせりの医療制度だといえます。しかも支払う金額は、国民皆保険制度と、支払う医療費の金額上限が定められている高額療養費制度によって、自己負担額も一定に抑えられているのです。医療費が高くなって困るのは国ぐらいのものでした。それでは医療費は無尽蔵に増加してしまいます。国は、効率的でお金のかからない医療提供体制構築の仕組みとして、まずDPC制度の導入を行いました。
DPC制度とは簡単に説明をすると、病名や手術、処置の組み合わせによって、一日当たりの入院費が決められている医療制度です。具体的に例を上げると、患者が何かの疾患で入院し、医師が検査10,000円分、注射20,000円分の診療行為を行ったとします。出来高払い制度では病院側は合計30,000円診療報酬を受け取ることができますが、DPC制度では入院一日当たり25,000円といったように決められてしまっています。その入院費の中で、検査代金や薬代を賄う必要が出てくるので、病院としては、適正な範囲で検査を減らそうとか安い薬にしようなどいろいろと経営改善努力を行う必要が出てきます。従来の出来高払い制度では診療行為がそのまま病院の収益となっていましたが、DPC制度では、診療行為自体が費用となってくるので、各病院には診療行為を必要最低限に抑えようとするインセンティブが働くのです。 -
地域包括ケアシステム
前述のように医療費を抑えることを働きかけてきた行政ですが、まだまだ医療費の削減を進めなければならず、次に地域包括ケアシステムを進めることになります。地域包括ケアシステムとは、これまで患者は病院など医療機関で亡くなられることが多かったのですが、それを自宅など医療機関ではない場所で看取れるように、そのサポート体制を地域一帯で担っていこうとするシステムです。医療機関で寝たきり状態となった患者は、病院で医療を受け続けると、結果的に医療費が莫大にかかってくることにもなります。自宅などで看取るように社会が変わることで、医療費全体を抑えることにつながります。そして、そのための仕組みが地域包括ケアシステムであり、在宅を拠点とした患者のサポートを地域包括支援センターやケアマネジャーが中心となって、患者一人一人の状態に合わせて訪問看護やデイケアサービスなどのサービスを提供し、状態が悪くなった時には、地域包括ケア病棟を有する地域の拠点病院に入院させるなどのサービスを提供していく仕組みとなります。
地域包括ケアシステムを社会として進めることは、日本人の死生観にも影響してきます。多くの病院が全国に設立された戦後間もないころまでは、日本人の死に場所は主に自宅でした。そのころはお爺ちゃんやお婆ちゃんが自宅で亡くなられていたわけですから、死が身近にあったといえます。ですが現在は、病院で亡くなられることが大半となり、死が昔ほど近い存在ではなくなりました。それが以前のような死が身近に感じられる環境に戻そうとしているわけですから、核家族化に加え女性の社会進出が進んだこの日本社会でその構築が本当にできるのか、そもそも国民が受け入れられるのか、国は難しい改革を進めているといっても過言ではありません。 -
医師の働き方改革
そして、これから行われる大きな改革としては医師の働き方改革があります。医師の働き方改革とは、これまで労働基準法とは無縁のような世界で一般労働者とは切り分けて考えられてきた医師についても、一定の枠組みの中で管理していこうとする改革です。これまで述べてきた行政が行う効率的でお金のかからない医療提供体制構築の話として、DPC制度の導入や地域包括ケアシステムの構築は理解しやすい話だったと思いますが、医師の働き方改革についてはそれらとどのように繋がってくるのか少し疑問に思われた方もいるかもしれません。ですが、この医師の働き方改革によって結果的に起こることを紐解くと行政の裏の狙いが見えてくるのです。一般には2019年にいわゆる働き方改革法案が施行されましたが、医師については5年間の猶予期間が設けられ2024年に医師の働き方改革が施行されます。それまでに各医療機関は行政が決めた労働時間の枠組みの中におさまるように対応しなければいけないのですが、その枠組みというのがアルバイト勤務も含めてとなっています。
医師の働き方改革後は、各医療機関では常勤医師の労務管理を勤務元に加え、外勤先も行う必要が出てきます。そして、勤務元、勤務先の合計労働時間が一定の基準以上を超えてはいけなくなります。そうなると常勤元の医療機関としてはどのように医師の労務管理を行っていくことになるのでしょうか? おそらくアルバイトの引上げや、常勤日数を減らすなどの対応をせざるをえなくなってきます。
さらに時間外労働の枠組みについても特に中小病院にとっては厳しい基準となっています。医師の時間外労働の枠組みは、A,B(連携B水準含む),C水準に分けられていますが、A水準は年間960時間以内(=月80時間以内)、BC水準は年間1860時間以内(=月155時間以内)となっています。
B水準は地域医療確保に必要な医療機関、C水準は医師の教育を集中的に行っている医療機関と定義されており、B水準の明確な判断基準が不透明ではありますが、おおよそ1500病院程度と考えられていることから、現状DPC病院が1700病院であることを鑑みるとおそらくそこに準ずる病院となります。このような条件を加味すると、地域の多くの中小病院では、医師の時間外労働時間をA水準の960時間以内に抑えなければならず、さらに非常勤医師がどんどん引き上げられていくことになってきます。結果的に医師が大病院に集約され医療の集中化・効率化が進むこととなり、医療費の削減につながってくることになります。
医師の働き方改革は2024年だからと甘くみていては、直前でどうにか対応できるものではありませんので、厳しい目にあうことは必然です。対応をまだ実施されていないような医療機関でも、早急な取り組みを検討する必要があります。
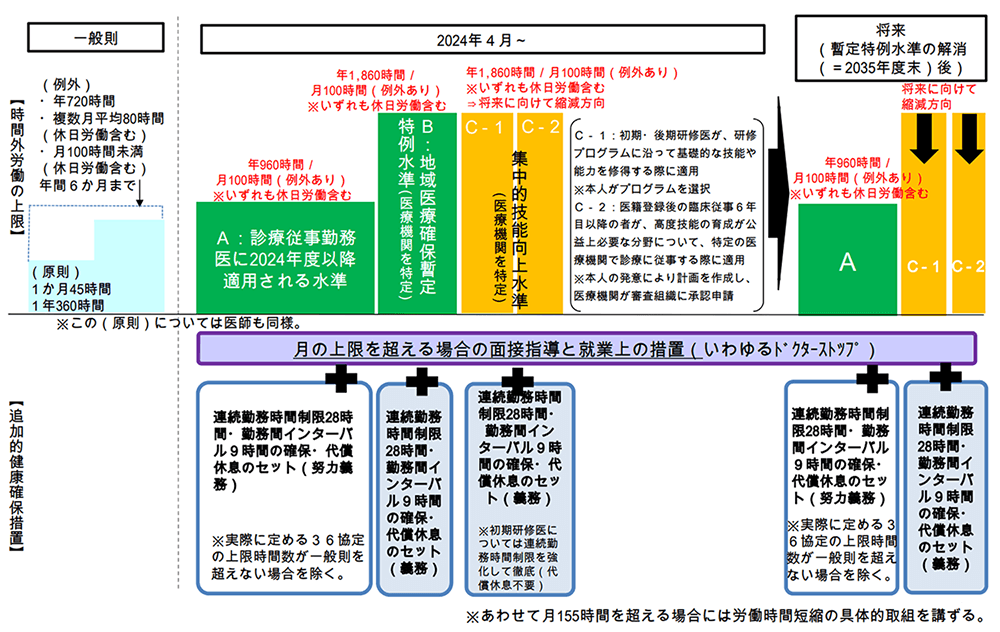
出典:厚生労働省「医師の働き方改革に関する検討会報告書の概要」
医療・介護業界の
今後の課題と展望
このように病院をとりまく環境は益々厳しくなっており、病院のあり方についてもこれまでと同じようでは難しくなってきました。これまでの病院経営と令和時代の病院経営の違いは一言でいうと、単独事業経営からグループ経営(事業拡大)への拡大がこれまで以上に進んでいくことだと思います。
単純に単独事業経営をやっていくことが現実的に難しくなってきてしまったという理解の方が良いかもしれません。これまではグループ化しなくとも決して経営ができないというわけではありませんでしたが、もはやグループ化せざるを得ない状況まできてしまいました。病院が横展開していくグループ化もしかりですが、これからは川上から川下まで地域ごとに一括して医療サービスを提供できるような医療法人が伸びていくと思います。地域で圧倒的なブランド力を形成していくことが大切です。そして医療法人がグループ化を進めることで、組織としても、働く職員達にとっても多くのメリットが多く得られるようになります。法人としても個人としても多くのメリットを得ることができ、さらにここからは「ヒト」「モノ」「カネ」「情報」という視点に分けていきたいと思います。
| これまでの病院経営 <単独・単一事業> |
令和時代の病院経営 <グループ化・事業の多角化> |
|
|---|---|---|
| ヒト |
経営の専門家不在 採用はハローワーク、紹介会社 単一のキャリア形成 属人的な評価制度 |
理事長は医師、経営は専門家や本部へ ブランドを活かした一括広告・本部一括採用 様々なキャリア、生活環境に応じた配置転換 体系的な評価制度 |
| モノ |
建替問題(資金不足) 病床再編の検討 |
複数病院の再編も含めた建替え計画 複数医療機関も含めた役割分担 |
| カネ |
コスト削減 銀行への借入交渉 |
スケールメリットを活用した共同購入 グループによる規模を活かした借入交渉 |
| 情報 |
マーケティング戦略なし 営業・広報活動なし 施設間の連携なし |
WebやSNSを活用したマーケティング グループによる多方面への営業 施設間連携により、安定的な経営 |
-
ヒト:人的資源
事業規模が大きくなることによって経営に関しても専門家を配置できるようになります。これまでは理事長が経験と勘で行ってきた経営に関する意思決定についても専門家が体系だって分析・検討した上で意思決定ができるようになります。また採用に関してもハローワークや紹介会社を使ったリクルートがメインだったところから、法人のブランド力を生かした採用活動や本部一括採用なども可能となります。そして働く職員にとっても配属された部署で変わらない単一のキャリア形成しかできなかったものが、様々なキャリア形成を作る事ができ、家族の状況や生活様式に応じた配置転換なども可能となります。 -
モノ:商品・サービス・設備など
建物の建替えは医療法人にとって避けられない問題で、数十年に一度必ずやってくる問題です。法人が大きくなることで複数の事業所の統合なども視野に入れた建て替え計画を作る事ができますし、そのことで、事業ごとの役割分担なども検討することができるようになります。 -
カネ:経営資源
組織が大きくなることで、業者との価格交渉も進めやすくなり、薬・医療材料の共同購入も検討することもできます。スケールメリットを活かした交渉が可能となっていきます。また、組織が大きくなることで金融機関からの借入もしやすくなります。さらに仮に何かの一事業の経営が厳しくなったとしても他の事業で支えていく事が出来ますので、経営の安定化も図ることができるといえます。 -
情報:顧客情報、ノウハウ、統計データなど
患者へのアプローチについてもこれからはWebやSNSを活用したマーケティングが求められます。直接的に高齢者が使わなかったとしてもその家族が地域の医療機関について検索を行うことは今や常識となっています。また、単体で病院のみを経営していた医療法人が、在宅診療や介護施設などの運営まで広げていく事で、法人内の適切な施設で患者にサービスを影響することができ、患者の安定的な確保もしやすくなっていきます。患者にとっても様々な医療提供の提案を受けることができるようになります。
これからの時代、継続的に病院経営を行っていく為には単一事業での病院経営は難しく、グループ経営を行っていく事で川上から川下まで事業を展開していき、そのメリットを享受していく事が大切だと記載してきましたが、では組織をグループ化(事業拡大)していくためには、どのような方法があるのでしょうか? 2つの切り口から見ていきたいと思います。
組織をグループ化・事業拡大する手段
事業の拡大化をすすめる
皆さんが運営されている事業は下記図のどこにあてはまりますか? 病院を退院された後、患者はどのような生活をされますか? どのような医療サービスを必要とされますか?
患者の生活様式に合わせた医療提供を同じ法人で全て完結して提供できれば、患者情報も組織内で共有され、情報の一元化ができ、さらに無駄な手続きなども省くことができるかもしれません。法人にとっても患者の安定的な供給を確保することができます。経営面でのシナジー効果を考えたうえで、現在行っていない事業等への拡大を検討していく事が求められていきます。
| 医療 | 介護・その他 |
|---|---|
|
|
他医療法人グループに加わる
自院のみでの拡大が難しい場合は、他医療法人のグループに加わるという選択肢があり、その為の手段として、第三者承継(M&A)が昨今注目をあびています。他医療法人に加わることは、先にあげたようなメリット以外にも理事長の個人的なメリットもあります。
- 個人/連帯保証を解除し経営責任のリスクを排除できる
- 創業者利益を獲得することができる(出資持分の現金化/役員退職金の支給)
第三者承継(M&A)は、過去にはのっとりなどと誤解されてとらわれるような事もありましたが、実際にはそのような事はありません。実は、経営者の負担を減らし、継続的な医療の提供と職員の継続的な雇用を守れる救世主になる方法なのかもしれません。
医療・介護業界における
M&A活用のメリット
医療・介護業界におけるM&A活用のメリットをご紹介します。
- 譲渡側のメリット
-
- 後継者問題を解決できる
- 地域医療のための事業継続
- 事業意欲旺盛な会社との協業により、相互に発展することが可能
- 適切な会社に譲渡すれば、社員の雇用は保証され、成長機会も増える
- オーナー社長は個人保証や担保提供から解放され、ハッピーリタイアができる
- 個人保証や担保提供から解放されたうえで役員等として継続してかかわることも可能
- 譲受側のメリット
-
- 人材の獲得(医師・看護師・介護士等)
- 売上規模・シェアの拡大・地域補完が見込める
- 事業多角化・新規事業への参入
- シナジーの創出
- 関連事業領域の拡大
- リスク分散ができる
- コストの削減・財務力強化
医療・介護業界で
M&Aを実行する際のポイント
医療・介護業界でM&Aを実行する際に注意すべきポイントには、下記のようなものがあります。
- 行政との折衝・許認可の引継ぎ
- 有利なM&Aスキームの検討
- 医療機関の場合、営利企業とは異なり買手候補が限定的であることに注意
- 医療法人開設主体により異なる手続き
- 優秀な人材の継続雇用(医師・看護師・介護士等)
- 労務問題
- 財務問題
- コンプライアンス
- ガバナンス・管理体制
ここでは一般的なポイントをご紹介させていただいておりますが、実際には、個別事情を勘案すると大きく変わります。また、業界によっては独自の規制や商習慣が存在するため、M&Aの仲介を行ううえで、それぞれの業種・業界の特性を正しく理解していることが非常に大切です。日本M&Aセンターでは各業界に精通したコンサルタントが所属しているため、専門性の高いサービスを提供させていただくことが可能です。
当社では秘密保持を厳守のうえ、個別相談を無料でお受けしています。当社は全国に拠点を展開しております。気になることがありましたら、お気軽にお問い合わせください。
医療・介護業界の
M&Aまとめ
医療・介護業界の概要
- 後継者不在率がクリニックで89%、病院で68%と深刻な状況にある
- 新型コロナウイルスにより、医業利益率が約5%減少しており、M&Aに拍車をかけている
- 親族承継よりも第三者承継を選択する医療法人が増えている(親と子で診療科が異なるなど)
医療・介護業界の市場規模
- クリニックの譲渡相談が激増している
- 様々な形態で医療業界に参入する方々が増えている
- 少子高齢化と共に拡大していく市場
医療・介護業界におけるM&Aの動向
- 後継者不在の方が多く、人員確保や資金面などを理由に譲渡したい動機が強い
- 医療法人、介護関連事業、勤務医など様々なマッチングが可能
- 昨今は医業と経営の分離がトレンドになってきている
医療・介護業界でM&Aをするメリットとデメリット
- 売り手におけるメリットは、創業者利益の獲得、地域における医療の継続、従業員の雇用の維持、連帯保証の解除 等が挙げられます。
- 買い手企業様のメリットとしては、医療人材の確保、事業拡大、新規エリアへの参入 等があります。
医療・介護業界でM&Aをする際の注意点
- 医療法人の種類によって、スキームが変わってくる
- 非医師の場合には医師の確保に注意
- 買い手は営業権に注意
医療業界は特に高齢化が進み、後継者不在率が約90%と非常に高い業界です。仮に、息子や娘が医師・歯科医師の資格を持っていても、親とは異なる診療科を選択している、大学で研究を続けたい、勤務医として医業に集中したいなどの理由で、跡を継がないケースが多々あります。親族内承継よりも第三者承継を選ばれる方が増えつつあり、そのためM&Aも非常に活発な業界になりつつあります。
医療・介護業界に限ったことではありませんが、事業の承継には時間がかかります。まずは、後継者を誰にするか。後継者が見つかった場合は、その方に引き継ぎ、育成する必要がありますし、後継者が見つからない場合は、さらに、廃業や第三者承継などの選択を検討する必要があります。タイミングを逃さず最適な判断ができるよう、余裕を持って情報を集め、準備を進めていただくことをおすすめします。
日本M&Aセンターでは、医療・介護業界に限らず、M&A実績が豊富にありますので、業種・エリアに縛られない柔軟なご提案をさせていただきます。
例えば、「自分の医療法人、病院、クリニックを買うようなお相手はいるのか」、「いくらで売れるのか」または、買い手のお立場から、「こういった医療法人、病院、クリニックを買収できないか」、「○○○という経営課題を解決できるようなお相手はいないか」、など個々の状況に応じて専門的なアドバイスが可能です。
当社では秘密保持を厳守のうえ、個別相談を無料でお受けしています。また、当社は全国に拠点を展開し、移動のリスクを最小限にする対策をおこなっております。オンラインでの面談も対応しておりますので、少しでも気になることがありましたら、お気軽にお問い合わせください。
医療・介護業界における
M&Aの価格相場
医療・介護業界のM&Aにおける価格や相場感について説明いたします。まず、中小企業のM&Aには明確な相場が存在せず、最終的な価格は売り手と買い手の交渉によって決まることが特徴です。M&Aの価格は、業種や企業の規模、人材の質、財務状況、ブランド力、将来性、市場環境など、多岐にわたる要素によって変動します。そのため、個別の状況を考慮しながら価格が算出されることになります。
M&Aの価格算定にはいくつかの評価方法がありますが、その中の一つに「取引事例法」があります。取引事例法は、過去のM&A事例の中から、事業内容や地域、財務指標が似ている企業の売買実績を基に価値を評価する方法です。取引事例法において重要なのは、類似の取引事例を参考にすることですが、類似条件を見つけるためには、相当数の事例を蓄積する必要があります。非上場企業のM&Aの多くが非公開情報であることから、他社の実績を参考にすることはハードルが高い方法でもあります。その点、日本M&Aセンターでは、M&Aにおいて成約実績10,000件超、M&A成約件数で世界No.1*のギネス世界記録™に5年連続で認定されるなど、豊富な実績があります。事業内容や地域、財務指標に基づく似た会社の売買事例を選定し、一定のルールに従って公正な価値評価を行うことが可能です。こちらから当社の株価算定シミュレーションを体験することができます。
※ギネス世界記録™:M&Aフィナンシャルアドバイザリー業務の最多取扱い企業 2020~2023年に続き、5年連続でギネス世界記録™に認定
次に、より高い評価を得て会社を高く譲渡売却するためには、よりシナジーのある買い手を見つけることが重要です。M&Aの最終価格は、売り手企業と買い手企業の交渉によって決まるため、買い手が「この会社が欲しい」と思う要素を増やしていく必要があります。例えば、現在、医療・介護業界の市場では人材不足が全体的な問題となっており、若くて優秀な人材を採用できる利点がある場合、買い手企業にとってM&Aの魅力が増します。
さらに、コンプライアンスやガバナンスに関する問題も重要な要素です。具体的には、顧客とのトラブルが存在しないか、社会保険への適切な加入状況が確認されることが求められます。これらの問題があると、潜在的な費用や負債として見なされ、価格交渉において不利な要因となり得ます。これらの要素が事前にクリアである場合、買い手企業も安心してM&Aを進めることができ、価格交渉もスムーズに進行しやすくなる傾向があります。
最後に、M&Aを成功させるためには、総合的に企業の魅力を高める努力が欠かせません。これは、価格評価への影響だけでなく、交渉の流れにも深く関わる要素であるといえるでしょう。
なお、実際には個別の業種や取引環境等によって価格相場は変動しますし、場所や経営状態によっても大きく左右されます。初期的なご相談や、簡易的な株価診断は無料にておこなっておりますので、よりくわしく評価や課題について聞きたい方は、弊社コンサルタントから詳細をご説明いたしますので、お気軽にご相談ください。

株式会社日本M&Aセンター
業界別M&Aレポート編集部は、日本M&Aセンターの社員によって執筆・運営されています。各業界・業種のM&Aや事業承継に関する情報、トピックをお届けします。
医療・介護業界における
最新のM&A事例
近年に実施されたM&Aから医療・介護業界の事例をご紹介します。医療・介護は、高い専門性が必要とされる業界です。経営者の高齢化による事業承継課題の解決、地域医療の維持、優秀な人材確保などを目的として、M&Aが行われています。
医療関連サービス×医療関連サービス
JMDC、ノアメディカルシステムをカケハシに売却
- 譲渡企業
- 株式会社JMDC(4483)、ノアメディカルシステム株式会社(福岡県福岡市)
- 譲受企業
- 株式会社カケハシ(東京都港区)
M&Aの概要
スキーム:株式譲渡 実行時期:2022年2月21日
2025年2月20日、株式会社JMDCは、連結子会社であるノアメディカルシステム株式会社の全株式を、株式会社カケハシに譲渡することを決定。2月21日付けで株式を譲渡しました。
JMDCグループは、健康保険組合へのデータ提供などヘルスビッグデータを活用して医療分野の社会課題解決に取り組む企業グループです。
ノアメディカルシステムは、薬局向け業務システムの開発・販売を行っています。
カケハシは、薬局向けのクラウド型電子薬歴「Musubi」のほか、複数プロダクトを開発・提供し、薬歴作成業務の効率化、患者コミュニケーションの充実化、経営数字の見える化を支援しています。
JMDCグループにとっての最適な事業ポートフォリオを検討した結果、ノアメディカルシステムが有する九州地方における事業基盤を、薬局のデジタルトランスフォーメーションの知見と高いサービス開発力を有するカケハシに譲渡することで、ノアメディカルシステムの持続的な成長と企業価値向上に繋がると判断しました。
医療介護の人材紹介事業×人材紹介事業
Recovery International、傘下のRePathがクラッチ社より有料職業紹介事業を買収
- 譲渡企業
- 株式会社clutch communication(東京都港区)
- 譲受企業
- Recovery International株式会社(9214)、RePath株式会社(東京都新宿区)
M&Aの概要
スキーム:事業譲渡 実行時期:2022年3月7日
2025年2月17日、Recovery International株式会社は、100%出資子会社であるRePath株式会社が、株式会社clutch communication(以下:クラッチ社)より、同社が営む有料職業紹介事業を譲り受け、新たな事業を開始することを発表しました。
RePathは、有料職業紹介事業、労働者派遣事業、人材採用支援事業、人材の確保・育成及び管理に関するコンサルティング業務、人事領域におけるシステム構築及びコンサルティング、介護に関する事業等を行っています。
本事業譲受は、Recovery Internationalグループの中長期的な成長戦略の一環として実施、訪問看護市場における競争力の強化を目指します。
新たな事業として、RePathで有料職業紹介事業を開始することによって、既存事業である訪問看護サービス事業の経営課題である看護師等の人材確保の強化を図ります。
また、訪問看護サービス事業におけるコンサルティング等の新たな事業領域の展開においても、譲受事業の知見やリソースを活用することで、より効果的かつ効率的な事業展開を狙います。
一般社団法人×医療法人
(一社)AND medical group、医療法人社団水生会に泌尿器科部門を事業譲渡
- 譲渡企業
- 一般社団法人AND medical group(東京都港区)
- 譲受企業
- 医療法人社団水生会(理事長:河合成海)
M&Aの概要
スキーム:事業譲渡 実行時期:2022年1月末日
一般社団法人AND medical groupは、2024年12月3日付で、医療法人社団水生会にAND medical groupが運営している男性向け泌尿器科部門を事業譲渡する締結をしました。事業譲渡の完了日は、2025年1月末日となっています。
AND medical groupは、美容外科、皮膚科クリニックの管理・運営を行っています。
医療法人社団水生会は、男性向け医療脱毛・美容医療などを営む医療法人です。
本件は、AND medical groupのリソースをより集中させ、顧客へのさらなる価値提供を実現するため、事業譲渡をおこなうことになりました。
患者に対するサービスにおいて、より高品質で専門性の高い医療を提供することがAND medical groupの使命と考え、この方針に沿った決定に至りました。
医療・介護業界の
M&A仲介実績
日本M&Aセンターが仲介・支援して成約した医療・介護業界のM&A案件をご紹介します。
※現在、2025年12月までの実績を掲載しています。次回の更新(2026年1月~3月分)は2026年4月30日以降の予定です。
| 譲渡・売却企業 | 譲受・買収企業 | |
|---|---|---|
| 2025年12月 | 介護・福祉(関東) | 不動産関連(九州・沖縄) |
| 2025年12月 | 病院(関西) | 病院(関西) |
| 2025年12月 | 介護・福祉(関西) | 病院(関西) |
| 2025年12月 | クリニック(関東) | クリニック(関東) |
| 2025年12月 | 介護・福祉(九州・沖縄) | 介護・福祉(関東) |
| 2025年12月 | クリニック(関東) | 介護・福祉(関東) |
| 2025年12月 | 病院(関東) | 医療関連サービス(北海道・東北) |
| 2025年12月 | 介護・福祉(関東) | ファンド(関東) |
| 2025年11月 | 介護・福祉(北海道・東北) | 介護・福祉(関西) |
| 2025年10月 | 病院(九州・沖縄) | 病院(関東) |
医療・介護業界の
最新のM&A事例インタビュー
医療・介護業界は専門性の高い分野であり、人材獲得や後継者育成などの課題からM&Aが活発に行われている業界です。当社がM&Aをお手伝いさせていただいた事例を、経営者様へのインタビュー形式でご紹介します。
-

互いを尊重し合いながら経営ビジョンを作成。社会的使命を追求し、共に全国展開を目指す
譲渡:大阪府大阪市 患者等搬送事業、訪問介護事業
譲受:大阪府岸和田市 リネンサプライサービス、レンタルコスチュームサービスリネンサプライ業のエスオーシーは、「民間救急」事業のアンビュランスを譲受けました。異業種2社がM&Aに至った背景、PMIについて話を伺いました。
-

会社の更なる発展と社員に活躍の場を提供するM&Aを実現
譲渡:京都市南区 グループホーム4ヵ所(滋賀、兵庫、広島)、デイサービス10ヵ所(滋賀、京都、兵庫)の運営
譲受:当初は譲受けを検討していたものの、介護業界の変化が譲渡検討のきっかけに。譲渡オーナーは、相続税制のハードルもM&A検討の背景にあったと語ります。
-

地域密着・優良薬局チェーンのスムーズな事業承継に成功~業界再編の旬を逃さず、客観的な経営判断を~
譲渡:大阪府豊中市 薬局経営
譲受:予期せぬトラブルが重なり「5年後に引退、3億の自己資金を残す」と目標を定めたオーナー。業界再編を暗示する診療報酬改訂もM&A検討のきっかけになりました。
医療・介護業界の
セミナー情報
当社では、M&Aや事業承継をはじめ、経営に役立つさまざまセミナーを開催しております。ぜひご参加ください。